Après pas mal d’hésitations, nous (avec l’IDE qui s’est lancée dans l’aventure avec moi) avons décidé de jeter l’éponge et d’arrêter les formations à l’utilisation du Coaguchek que nous faisions aux patients porteurs de valves mécaniques.
J’ai parlé de ces formations ici, ici et ici.
Tout d’abord, je n’ai aucun regret de m’être lancé dans l’aventure. L’auto mesure de l’INR est un concept séduisant, d’un point de vue technique et humain. Roche Diagnostics a été un partenaire dans l’ensemble tout à fait fiable et réactif (si j’ose dire). Les formations pratiques ont permis, je l’espère, de corriger les nombreuses connaissances erronées des patients, que nous avons été assez effarés de constater.
Nous jetons l’éponge, non pas pour un problème de fiabilité de la mesure, ni même pour une difficulté technique, mais plutôt parce que, au fil du temps, nous sommes devenus mal à l’aise pour répondre aux interrogations des patients. Probablement par méconnaissance, mais finalement ni les explications de Roche, ni celle d’une distinguée hématologue ne nous ont rassurées, mais surtout par ce que je pense être une approche de l’utilisation de l’auto-INR, déficiente de notre part.
Le concept de l’auto-INR est de ne plus faire ses INR au labo, à l’exception d’un double contrôle tous les 6 mois, contrôles requis par la loi.
Notre approche a été de ne pas dissuader voire de proposer à nos patients de faire des doubles contrôles, en tout cas en début d’utilisation.
Les patients ont effectué ces doubles contrôles d’autant plus facilement qu’il n’est pas simple d’arrêter de faire des prises de sang, ô combien importantes, faites souvent dans le même labo depuis 5, 10, 20, 30 ans.
De notre côté, nous étions curieux de comparer les deux INR, celui du labo et celui du Coaguchek.
Nous avons formé nos patients pour le mieux, leur expliquant comment se prélever et le cas échéant, l’importance de limiter au maximum le délai entre les deux mesures. Nous avons toujours conseillé à nos patients d’apporter leur Coaguchek au laboratoire.
La formation de Roche n’a absolument pas éludé le problème de la discordance entre les mesures (définie par une variation supérieure à 15%), qui est due le plus souvent à la différence entre les thromboplastines utilisées par le Coaguchek et les laboratoires de ville. La thromboplastine du Coaguchek est recombinante humaine, celle des labos de ville est le plus souvent animale. je crois savoir que les CHU utilisent plutôt une thromboplastine recombinante humaine.
La corrélation est parfaite quand les deux thromboplastine sont recombinantes humaines, comme l’illustre le graphique montré à la formation:
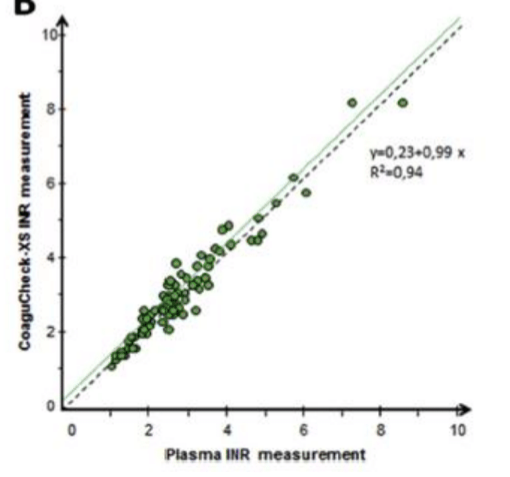
Nous nous vite aperçus que la corrélation était nettement moins bonne dans notre expérience:

L’INR moyen donné par le Coaguchek est de 3,68, contre 2, 83 pour le labo pour une série de 41 doubles mesures. La différence moyenne observée est de 17,46%.
Seules 36,59% des doubles mesures montraient une discordance de moins de 15%. À vue de nez la corrélation est excellente à condition de de pas observer un INR supérieur à 2,5-3 sur Coaguchek.
Je me suis demandé si cela pouvait influer sur la conduite à tenir clinique. En utilisant les cibles des patients, j’ai regardé dans quel pourcentage l’INR des deux techniques induisait la même conduite à tenir (je n’ai pas pris en compte les conduite à tenir en cas d’INR très élevés, selon les recos HAS pour pas compliquer les choses). Par exemple, pour une cible à 2,0-3,0, si le Coaguchek répond 2,8 et le labo 2,4, la conduite à tenir est la même. Mais si le Coaguchek répond 3,2 et le labo 2,8, pour le même delta de 0,4, la conduite à tenir n’est pas la même.
Et bien, dans 51,22% des cas, seulement, la conduite à tenir était la même. Et c’est exactement là que ça devient douloureux. Que dire au patient? Augmenter? Diminuer? Même dose? Roche conseille de contrôler au CHU là, où les thromboplastines sont recombinantes humaines. Mais en pratique pour les patients, ce n’est pas simple, d’autant plus que le Coaguchek portait en lui la promesse d’une plus grande liberté.
Nous étions début août quand nous avons commencé à nous poser des questions existentielles avec mon IDE. Roche Diagnostics a alors émis une alerte sur ses bandelettes. C’est ballot, pour un fabricant de réactifs d’avoir loupé une modification des normes OMS sur les… réactifs, non? Notre confiance a flanché, mais nous avons adressé l’alerte à tous nos patients, et nous avons modifié nos topos.
Supprimer tous les INR supérieurs à 4,5, les seuls a priori faussés par le changement de norme OMS a nettement amélioré la situation, au moins du point de vue des données. D’un point de vue clinique, c’est une autre histoire.

L’INR moyen donné par le Coaguchek est de 3,11, contre 2, 68 pour le labo pour une série de 32 doubles mesures. La différence moyenne observée est de 11,11% (contre 17,46%). La discordance observée est inférieure à 15% dans 46,88% (contre 36,59%) des doubles mesures. On observe une concordance de la prise en charge (toujours hors INR très élevés) dans 59,38% des cas (contre 51,22%).
Malgré les mesures correctives, en attendant la large diffusion des nouvelles bandelettes, la différence observée est supérieure à 15% dans 53% des cas et surtout on ne sait toujours pas quoi dire aux patients dans 40% des cas.
J’ai échangé avec Roche qui m’a précisé que l’INR était mal standardisé, et que des variations importantes existaient en fonction du type de thromboplastine utilisée, et cela hors utilisation du Coaguchek. Ils ont aussi proposé des cibles adaptées pour le Coaguchek. Nous nous sommes enfin dits que nous pourrions attendre que les anciens lots de bandelettes deviennent caduques (15 mois), pour ne plus à avoir à expliquer aux patients que les INR>4,5 sont faux (ça fait mauvaise impression, croyez-moi) mais le coeur n’y est plus, et comme je l’ai dit en début de note, nous sommes un peu mal à l’aise quand les patients appellent et qu’ils ne savent pas quoi faire.
Pour terminer, nous avons eu environ 10% d’abandon pur et simple de l’utilisation du Coaguchek, du fait des discordances le plus souvent mais nous avons aussi des patients absolument ravis de l’appareil (en général, ils ont entre 2-3 d’INR, comme une montre suisse).
Le Coaguchek est utilisé apparemment sans souci chez les enfants depuis 2008. Malgré cela, nous n’avons pas osé (eu le courage?) de faire le saut de la foi (oui, je regarde mes ados jouer à Assasin’s Creed) avec les patients pour un contrôle intégral par auto-INR.
Je pense qu’il faut se faire son idée soi-même, mais avoir bien conscience de l’amplitude réelle des discordances, et être prêt à les prendre en charge. Là-dessus, nous sommes certainement plus à blâmer que la technique.
*0*0*0*0*0*0*0*0*0*0*0*0*0*0*0*0*
Je souhaite adresser un immense remerciement à Mme Agnès Pelladeau qui m’a fait connaitre cette technique ainsi qu’aux équipes de Roche Diagnostics qui nous ont accompagnés tout au long de cette aventure.
Pour partager cette note: