AMPLIFY a été publiée dans le NEJM le 29 août dernier. Cette étude avait pour but de comparer l’apixaban -Eliquis®-, un NAC (Nouvel Anti-Coagulant), au traitement par warfarine dans la maladie thrombo-embolique veineuse (MTEV).
Mais d’abord, posons-nous cinq minutes pour faire le point.
L’apixaban, comme ses prédécesseurs (dabigatran -Pradaxa®-) et rivaroxaban -Xarelto®-), a été étudié dans deux grandes indications: prévention des complications thrombo-emboliques de la fibrillation atriale non valvulaire (ACFA) et traitement de la MTEV. Je laisse de côté la prévention de cette dernière, notamment après chirurgie orthopédique, qui ne m’intéresse pas plus que cela.
Le dabigatran a été étudié dans RE-LY (ACFA), et RE-COVER (MTEV), le rivaroxaban dans ROCKET-AF (ACFA) et EINSTEIN-PE (MTEV), l’apixaban dans ARISTOTLE (ACFA) et donc tout récemment AMPLIFY (MTEV).
La boucle n’est pas encore bouclée, puisqu’un quatrième NAC pointe son nez, l’edoxaban avec l’étude Hokusai-VTE qui est sortie il y a quelques heures, toujours dans le NEJM.
Je laisserai de côté RE-ALIGN, sortie elle aussi il y a quelques heures et qui a signé l’arrêt de mort du dabigatran (et aussi probablement celui des autres NAC…) dans la prévention des complications thrombo-emboliques des prothèses valvulaires mécaniques.
Vous l’avez compris, les NAC sont très à la mode et génèrent des flux financiers considérables qui engendrent des dizaines, des centaines d’articles, séminaires, EPU, publicités…
Bref, si vous voulez manger/voyager gratuitement lors de cette rentrée, il vous faudra faire mine de vous passionner pour les NAC (ou l’ivabradine, car Servier fait de très considérables efforts de promotion en cette saison).
Pour ceux qui préfèrent payer leurs repas/voyages et soigner leurs patients en conscience, il n’est pas non plus inutile de s’intéresser aux NAC et essayer de séparer le bon grain de l’ivraie en analysant les essais.
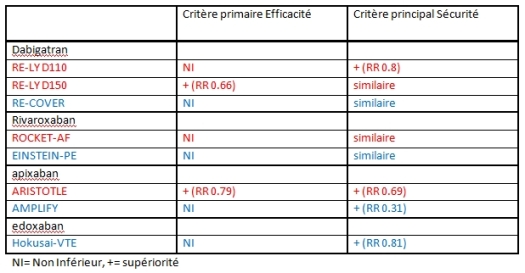
Globalement, le rapport bénéfice/risque des NAC n’est pas très différent de celui des AVK, à l’exception de l’apixaban qui a montré une supériorité pour l’efficacité (RR à 0.79) dans ARISTOTLE (ACFA) et le dabigatran 150 dans RE-LY (ACFA) (RR à 0.66). Les comparaisons des critères d’efficacité pour les autres NAC ne dépassent pas la pas-très-glorieuse « non-infériorité ». La sécurité d’emploi des NAC est soit similaire aux AVK, soit meilleure (RR à 0.80 pour le dabigatran 110 dans RELY et RR à 0.69 pour l’apixaban dans ARISTOTLE).
N’oublions pas non plus l’absence d’antagoniste en cas d’urgence, les interactions médicamenteuses, leur demi-vie courte, la fonction rénale à contrôler, et leur prix stupéfiant. Non seulement ces inconvénients pondèrent l’intérêt clinique des NAC, mais rend aussi discutable le choix d’une analyse en non-infériorité.
La HAS a donc logiquement statué en juillet dernier que les AVK restaient la référence dans la prévention des accidents thrombo-emboliques dans l’ACFA non valvulaire.
Pour ma part, pour l’instant, si il fallait en choisir un après avoir envisagé un AVK, ce serait plutôt l’apixaban dans l’ACFA.
On va donc voir ce que donne l’apixaban dans le traitement de la MTEV.
I. Quel est le résultat mis en avant par les auteurs?
Un traitement par apixaban est non inférieur au traitement conventionnel enoxaparine+warfarine dans le traitement des épisodes thromboemboliques veineux aigus. Il a engendré moins de saignements.
II. Interprétation critique
1) Validité interne
- Réalité statistique du résultat
Les auteurs ont choisi un critère primaire composite d’efficacité:
-
Récidive thromboembolique symptomatique ou décès par thrombo-embolie veineuse .
La comparaison entre le groupe apixaban et le groupe traitement conventionnel montre pour le critère primaire d’efficacité un risque relatif à 0.84, pour un intervalle de confiance à 95% compris entre 0.60 et 1.18, p<0.001 pour la non-infériorité.
Le critère principal de sécurité est: saignements majeurs
Le critère secondaire de sécurité est composite: saignements majeurs et saignements cliniquement significatifs non majeurs.
Pour les saignements majeurs, le risque relatif est à 0.31, pour un intervalle de confiance à 95% compris entre 0.17 et 0.55, p<0.001.
Pour le critère composite saignements majeurs et saignements significatifs, le risque relatif est à 0.44, pour un intervalle de confiance à 95% compris entre 0.36 et 0.55, p<0.001.
Le choix de la marge de non-infériorité (choix crucial pour l’analyse de ce type d’essais) est satisfaisant: le seuil pour le risque relatif est à 1.8, ce qui correspond à la préservation d’au moins 70% de l’effet de la stratégie conventionnelle par rapport au placebo.
Le contrôle du risque alpha est contrôlé par la pratique de tests hiérarchisés pré-spécifiés. Cela est mentionné dans le protocole, pas dans le papier, c’est dommage.
- Contrôle des biais
Prise en compte des facteurs de confusion:
Il existe un groupe contrôle contemporain représenté par le bras traitement conventionnel (warfarine et enoxaparine).
Prise en compte du biais de sélection:
L’essai est randomisé selon une procédure centralisée informatisée, via d’un serveur téléphonique interactif et stratifiée selon le diagnostic initial (embolie pulmonaire ou thrombose veineuse proximale). Il n’existe pas de différences entre les deux groupes à l’inclusion.
Insu:
L’essai est réalisé en double aveugle. Les auteurs ont mis en place un suivi factice par INR pour le groupe apixaban (les patients qui prenaient un placebo de warfarine).
Les arrêts de traitement, les déviations par rapport au protocole et les traitements concomitants ont été correctement documentés et recueillis.
Sorties d’essai, biais d’attrition:
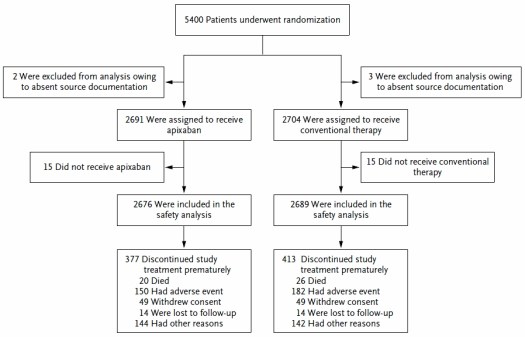
Le nombre des perdus de vue est faible: 14 dans chaque groupe. Comme pour les autre études, il y a eu pas mal d’arrêts précoces: 377 dans le groupe apixaban, 413 dans le groupe conventionnel.
Les auteurs nous fournissent gentiment un flow chart pour bien visualiser les choses:
- Validité méthodologique:
L’hypothèse de l’efficacité de l’apixaban sur les patients inclus dans l’étude est issue d’une démarche hypothético-déductive.
2) Validité externe
A ce jour, AMPLIFY reste le seul essai comparant l’efficacité de l’apixaban et la prise en charge conventionnelle dans le traitement de la maladie veineuse thrombo-embolique.
3) Pertinence clinique
- Critères de jugement
Les auteurs ont choisi un critère primaire composite d’efficacité:
- récurrence symptomatique d’une maladie thrombo-embolique ou mort par maladie veineuse thrombo-embolique.
Et des critères secondaires:
- mortalité toute cause
- mortalité cardio-vasculaire
- mortalité par maladie veineuse thrombo-embolique
- Récurrence symptomatique d’une maladie thrombo-embolique
Ces critères ont été alloués par un comité indépendant ne connaissant pas la répartition des patients.
- Taille de l’effet
Le risque relatif observé pour le critère principal composite est de 0.84 avec un intervalle de confiance à 95% entre 0.60 et 1.18 (p<0.001 pour la non infériorité).
La diminution relative moyenne du risque sous apixaban est de 16%, au mieux de 40%. Au pire, une augmentation du risque de 18% a été observée.
- Patients inclus
Les critères d’inclusions étaient les suivants: Homme ou femme de 18 ans ou plus avec une maladie thrombo-embolique (embolie pulmonaire ou thrombose veineuse profonde proximale symptomatique).
Les critères d’exclusion étaient les suivants:
- Saignement actif
- Contre indication à l’enoxaparine ou à la warfarine
- Créatininémie supérieure à 220 micromol/l ou clairance inférieure à 25.
- …
Ces critères, et les critères diagnostiques des différents évènements étudiés me semblent pertinents.
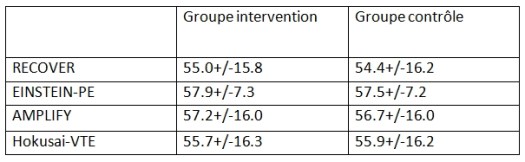
Une remarque importante, merci @zeJeeP_ l’âge moyen des patients enrôlés, autour de 57 ans, est à des années lumières des patients que nous voyons en pratique…
Je me suis amusé à regarder les âge moyens des patients inclus dans ces essais sur les NAC, et, pas de surprise, ce ne sont pas les patients que nous voyons en pratique (ni ceux de la littérature observationnelle):
- Traitements comparés:
L’essai comparait deux stratégies:
- enoxaparine durant au moins 5 jours puis warfarine durant 6 mois avec un INR cible compris entre 2 et 3.
- apixaban 10 mg*2 par jour durant 7 jours puis 5mg*2 par jour durant 6 mois
Les patients sous AVK étaient dans l’intervalle thérapeutique (INR 2.0-3.0) durant 61% du temps (66% pour ARISTOTLE, 55% pour ROCKET-AF, 64.4% pour RE-LY).
- Traitements concomitants
Aucune différence significative entre les deux groupes.
- Effets indésirables
L’analyse des évènements hémorragiques montre une différence sur le critère principal de sécurité, les saignements majeurs: 0.31 (0.17-0.55); p<0.001. Soit une diminution relative moyenne du risque de 69%.
III. Conséquences de ce travail pour la pratique médicale.
AMPLIFY ne présente pas de défauts méthodologiques notables.
Cette étude n’a pas permis de montrer de supériorité de l’apixaban par rapport à une prise en charge conventionnelle par enoxaparine et warfarine. Par contre, on note une nette diminution du risque de saignement majeurs (en moyenne 69%).
Si l’on regarde ce tableau de synthèse, l’apixaban semble donc sortir (à ce jour) un peu du lot des NAC dans l’indication ACFA (en rouge) et MTEV (en bleu):